+54 11 4382 1298
Atención: Lunes a Sábado de 8 a 20 Hs.
- Guardia las 24 hs. los 365 días del año
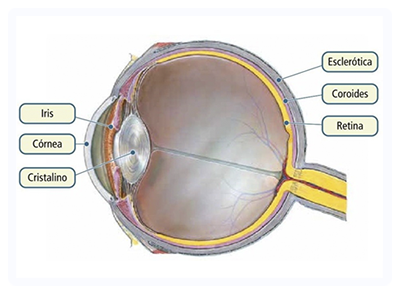
La catarata es la opacificación del cristalino, estructura que se halla en el interior del ojo. Al opacificarse genera una disminución de la visión en quién la padece. Es la causa más frecuente de ceguera reversible en el mundo. Suele darse por el paso del tiempo o incluso por alguna enfermedad. Durante la historia de la oftalmología surgieron diferentes cirugías para afrontar esta patología, siendo hoy en día la FACOEMULSIFICACIÓN la de elección. Consiste en la extracción del cristalino cataratoso a través de una microincisión con el uso de ultrasonido. Luego de la extracción se coloca una lente intraocular. La cirugía de catarata es una de las más practicadas a nivel mundial.
El glaucoma es una enfermedad ocular que se caracteriza por el daño a nivel del nervio óptico, causando pérdida de la visión en los pacientes de forma progresiva, y mayoritariamente pérdida del campo visual. Suele estar asociado a los aumentos de la presión dentro del ojo, la cual puede generarse por diferentes causas, dentro de ellas la más frecuente, es el bloqueo del drenaje del humor acuoso, que es el líquido que le confiere la tonicidad al ojo. Es una de las principales causas de ceguera irreversible a nivel mundial.
Existen diferentes tipos de glaucoma dentro de los cuales suelen clasificarse en glaucomas de ángulo abierto y cerrado.
Esta enfermedad no genera síntomas de forma temprana, pero sí progresa y puede llevar a una perdida severa de la visión. Si la presión intraocular esta muy elevada pueden llega a aparecer algunos síntomas como visión borrosa, dolor, ojo rojo, y halos alrededor de las luces, pero no es lo más frecuente.
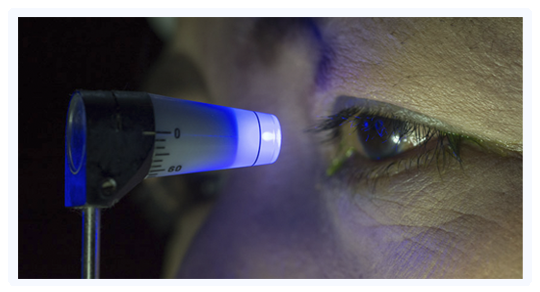
El diagnóstico se basa en el examen oftalmológico completo, con gonioscopia, evaluación del nervio óptico y toma de la presión intraocular durante la consulta. Habitualmente se utilizan estudios complementarios como puede ser el campo visual computado, la medición del grosor corneal y una tomografía del nervio óptico, entre otros. El tratamiento va a depender de cada uno de los pacientes, según la clínica y el tipo de glaucoma que padezca. Puede variar desde el uso de medicación tópica, así como también el uso de láser y diferentes tipo de cirugías.
Al nacer la visión no esta completamente desarrollada. En un principio solo vemos los objetos como bultos. En los siguientes meses la visión avanza, pudiendo fijar y seguir objetos. Luego a medida que el ojo crece, sucede el proceso de desarrollo visual. Si las condiciones son óptimas y la capacidad visual del ojo está garantizada crecerá hasta obtener la visión adulta normal alrededor de los 7 años. Si en el ojo del niño se presentase alguna Patología Refractiva (Miopía, Astigmatismo, Hipermetropía), Estrabismo (desviación ocular) y/o Patología Orgánica (Glaucoma, Catarata) no estaría garantizada la capacidad visual del ojo y este detendría su desarrollo.
Antes de los 7 años es el periodo crucial para tratar al niño y garantizar el máximo potencial visual para que su ojo se desarrolle. Es por eso que nuestra recomendación es el CONTROL. Según la sociedad argentina de oftalmología infantil los controles deberían realizarse al nacimiento, a los 6 meses, al año, a los 2-3 años y al ingreso escolar. Cuando está presente la Ambliopìa su tratamiento es con ANTEOJOS y PARCHE para la estimulación del ojo descubierto u “ojo no dominante”.
Los ojos se mantienen alineados por la fuerza de los 6 músculos que lo rodean, los cuales trabajan en forma conjunta y armoniosa. Cuando esto no sucede, los ojos se desvían.
El estrabismo es una patología ocular que se caracteriza por la desviación de uno o ambos ojos. Esta alteración puede presentarse desde el nacimiento o puede ser adquirida a lo largo de la vida por diferentes causas ya sean oftalmológicas, neurológicas, entre otras.
Cuando esto ocurre, la imagen no se enfoca en ambos ojos por igual. En los adultos puede manifestarse con diplopìa (visión doble), pero los niños tienen la capacidad de suprimir la imagen y no presentar síntomas. Si bien esta capacidad de adaptaciòn es útil en un principio. La supresión de la imagen o los mecanismos de compensación que adquieren llevan a la Ambliopía de ese ojo.
Cuando el Estrabismo ocurre de forma aguda, y dependiendo de sus características, se descartarán causas sistémicas o neurológicas.
Lo reconocemos por la desviaciòn ocular, la visión doble, alteración de los movimientos oculares, mala posición de la cabeza (tortícolis), disminución de la visión y pérdida de la profundidad, entre otros.
El tratamiento depende de cada uno de los pacientes, de la causa y de la edad. Pudiendo variar desde el uso de ANTEOJOS, oclusión de uno de los ojos con PARCHE (para corregir la ambliopìa) o hasta requerir CIRUGÍA.
La retina es una capa neurológica delgada que recubre todo el interior del globo ocular. Es la encargada de recibir la imagen y transmitirla al sistema nervioso para procesarla. Existen diferentes patologías que pueden afectar a la retina. Dentro de las más frecuentes encontramos el Desprendimiento de Retina, Miodesopsias (moscas volantes), Maculopatía y la Retinopatía Diabética.
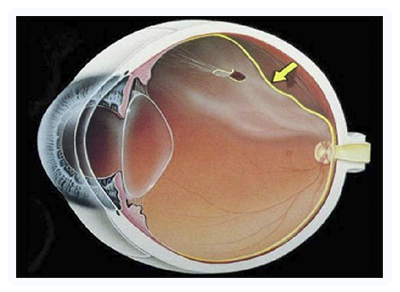
El desprendimiento de retina es una urgencia oftalmológica que se caracteriza por el desprendimiento de la capa neurosensorial que se separa de la capa subyacente. Suele presentarse con una disminución de la visión, alteración en el campo visual, miodesopsias, y fotopsias (destellos de luces intraoculares) Existen diversas causas para generar este tipo de patología. Entre ellas encontramos los Desgarros de retina, los Traumatismos, Enfermedades Inflamatorias Intraoculares, Enfermedades sistémicas y las Tracciones Retinales por Diabetes avanzada. Cabe destacar que la Miopía elevada es un factor de riesgo importante para la presentación de esta patología. Habitualmente el tratamiento de esta patología es quirúrgico.

Las miodesopsias o moscas volantes es una alteración intraocular que presenta como principal síntoma la aparición de manchas o puntos negros que se desplazan con el movimiento del globo ocular. La visión no suele estar comprometida y por lo general esta asociada a la EDAD y la MIOPÍA. En algunos casos pueden estar asociadas a patologías que requieran cierto tipo de estudio o tratamiento, por lo tanto es importante consultar al oftalmólogo para realizar un examen oftalmológico completo con FONDO DE OJO para poder determinar la causa.

La mácula es la región de la retina que se encarga de la visión central. Existen diversas patologías que pueden afectar a esta zona de la retina, las cuales se denominan popularmente como maculopatías. El paciente suele manifestar síntomas como disminución de la visión central, dificultad para el reconocimiento de los rostros, distorsión de las imágenes, entre otros.
La más comùn de las maculopatìas es la Degeneración Macular Relacionada con la Edad (DMRE). Se manifiesta en mayores de 50 años, puede afectar uno o ambos ojos, y generalmente la pérdida de la visión es progresiva y crónica.
El diagnòstico está basado en examen oftalmológico completo con fondo de ojos y también se pueden utilizar estudios complementarios como la tomografía de coherencia óptica macular (OCT-Macular). Existen diferentes estadÍos de la patología, pudiendo variar los controles y el tratamiento para cada uno de ellos y para cada paciente.

Por último la retinopatía diabética es una enfermedad de la retina que surge como consecuencia de la diabetes tipo 1 o 2, afectando principalmente los vasos sanguíneos. Es una patóloga que se presenta en ambos ojos, y que progresa a lo largo de la vida. Existen diferentes estadios de la enfermedad, por lo tanto podemos encontrar diversos signos y síntomas dependiendo del daño que presente cada uno de los pacientes. En los grados más leves los pacientes suelen ser asintomáticos, y en los grados más severos pueden presentar disminución abrupta de la visión, visión borrosa, pérdida del campo visual, entre otros. Cabe destacar que la retinopatía diabética es una de las principales causas de ceguera irreversible a nivel mundial y de allí la importancia de los controles oftalmológicos correspondientes. El diagnóstico y seguimiento de estos pacientes suele ser interdisciplinario, con examen oftalmológico completo con fondo de ojos. El tratamiento dependerá de la severidad del cuadro y puede variar desde controles periódicos hasta la realización de LÁSER y Cirugía (VITRECTOMÍA)
La córnea es la capa transparente del ojo que se encuentra por delante del iris. Su transparencia garantiza la entrada de los haces de luz que luego formarán la imagen dentro del ojo. Es una estructura superficial que se encuentra expuesto constantemente a diferentes factores que pueden generar daño y como consecuencia la pérdida de transparencia de la misma.
Algunas de las lesiones más comunes se generan por el mal uso de las lentes de contacto, infecciones, ojo seco, presencia de cuerpo extraño y lesiones por exposición a diferentes químicos.
Es una patología estructural progresiva de la córnea donde ésta se adelgaza y altera su curvatura tomando forma de un “cono”. Este proceso trae como consecuencia una mala calidad visual e intolerancia a LC clásicas. El queratocono progresa hasta los 40 años en promedio, cuando generalmente se detiene.
Su Tratamiento mayormente consiste en :
• Lentes de contacto: especiales para generar mejor calidad visual
• Crosslinking: para la detener la progresión
• Anillos intraestromales: En caso de tolerancia a LC.
• Trasplante de Córnea: En casos avanzados.
Patología ocular benigna frecuente habitualmente relacionada con la exposición a los rayos ultravioletas de la exposición al sol (UVB), viento, calor y otros irritantes oculares. Es un tejido fibroso que crece sobre la córnea hacia el centro de la misma, pudiendo en algunos casos, puede llegar a ocupar el centro o eje visual del paciente afectado, provocando alteraciones en la calidad de la visión. Suele causar picazón, irritación, ojo rojo y molestias.
Presenta tres estadios en base a su tamaño, y de acuerdo a ellos el tratamiento puede variar, desde tratamiento médico hasta quirúrgico. La cirugía se reserva para los casos más avanzados dada la alta recurrencia de la patología.
El ojo seco es una enfermedad de la superficie ocular que se caracteriza por una pérdida de calidad de la lágrima, causando síntomas de disconfort para el paciente y alteraciones visuales.
Algunas causas pueden estar relacionados con los cambios hormonales, el mal funcionamiento de la glándula lagrimal o de los conductos, así como también con la ingesta de ciertos medicamentos.
Puede acompañarse de síntomas como inflamación ocular, sensación de cuerpo extraño, ojo rojo, visión borrosa, que puede empeorar a lo largo del día y frente a diferentes actividades, como ser exposición a aires acondicionados, calor, viento, uso excesivo de pantallas, entre otros.
El tratamiento clásico suele ser lubricación mediante el uso de lágrimas artificiales en forma de colirio, sin embargo puede variar según la gravedad del cuadro y la causa principal.
Es una alteración de la refracción que se debe a un aumento de la longitud del globo ocular, por lo que la imagen se forma por delante de la retina. Esto genera que el paciente tenga una mala visión lejana, pero en el caso de los errores refractivos leves, algunos pacientes pueden tener buena visión cercana. El tratamiento clásico se basa en el uso de anteojos aéreos o lentes de contacto. Hoy en día existen diferentes tipos de cirugías capaces de corregir errores refractivos de este tipo, pero esto puede variar en cada uno de los pacientes, desde cirugías láser hasta lentes intraoculares.
Esta condición se debe a una longitud corta del globo ocular, generando que la imagen caiga por detrás de la retina. Como consecuencia los paciente suelen ver borroso tanto los objetos lejanos como cercanos. Los hipermétropes jóvenes corrigen esta alteración gracias a la capacidad de acomodación o de enfoque (que depende del cristalino, y el músculo ciliar) El tratamiento clásico es el uso de lentes aéreos o lentes de contacto. Existen diferentes tipos de cirugías capaces de corregir errores refractivos de este tipo, pero esto puede variar en cada uno de los pacientes, desde cirugías láser hasta lentes intraoculares.
El astigmatismo se produce cuando la curvatura de la cornea (la porción transparente y anterior del ojo) está alterada en diferentes puntos de su superficie.
Cuando esto sucede la imagen se proyecta en más de un punto sobre la retina, generando por lo tanto una visión borrosa y distorsionada de los objetos. Esta patología puede presentarse solo o acompañar tanto a la miopía como a la hipermetropía.
El tratamiento clásico es el uso de lentes aéreos o lentes de contacto. Existen diferentes tipos de cirugías capaces de corregir errores refractivos de este tipo, pero esto puede variar en cada uno de los pacientes, desde cirugías láser hasta lentes intraoculares.
Las personas a partir de los 40 años comienzan a tener cierta dificultad para leer o enfocar los objetos cercanos. Esto se denomina presbicia y está causada por la pérdida natural de la acomodación o capacidad de enfoque, por el envejecimiento de algunas estructuras del ojo. El síntoma más frecuente es la necesidad de alejar los objetos para poder verlos nítidos y enfocar correctamente. Otros síntomas pueden ser visión borrosa cercana, cansancio ocular o dolores de cabeza. El tratamiento clásico es el uso de lentes aéreos. Debemos recordar que es un proceso progresivo que se detiene aproximadamente hacia los 60 años de edad.
La lágrima es el componente acuoso de la superficie ocular, que sirve para lubricar y proteger el globo ocular. Es producido por la glándula lagrimal y accesorias. La vÍa lagrimal es el sistema de drenaje “Sistema Excretor” por el cual se elimina la lágrima. Con frecuencia este sistema puede verse alterado por diferentes causas como ser la estrechez de los puntos y/o conductos lagrimales, ausencia de la vía lagrimal o la obstrucción de la misma por distintos factores (Inflamación, Infecciones, tumoraciones, etc). Todas estas causas llevan a que la lágrima no ingrese al sistema de drenaje y por consiguiente no sea eliminada generando un exceso de la misma y por lo tanto un lagrimeo excesivo. Este síntoma se concoce como EPÍFORA. En cuanto al tratamiento de esta afección depende de cada caso particular. Sin embargo este puede ser desde la recanalización del conducto lagrimal hasta la cirugía con o sin implantes de elementos accesorios para facilitar nuevamente la libre circulación lagrimal dentro del sistema.
Los párpados son la estructura de protección del globo ocular. Además, colaboran con la distribución y drenaje de la lágrima. Estos pueden verse alterados generando diversas patologías que pueden llevar al daño del globo ocular.
Se denomina Ptosis al descenso del párpado superior más allá de posición normal (2 mm por debajo del limbo corneal). Puede ser de causa congénita o adquirida siendo la más común la relacionada con el envejecimiento. Es importante tener en cuenta que la aparición repentina de la ptosis puede ser indicador de causa neurológica, debiendo ser estudiado con mayor detalle. Cuando la ptosis de origen congénito cubre el eje visual en los niños, es de suma importancia el tratamiento para el posterior desarrollo de la visión. El tratamiento de la Ptosis es habitualmente quirúrgico.
La dermatochalasis es el exceso de la piel del párpado, habitualmente superior . Cuando este exceso de piel se vuelve redundante y realiza el descenso del párpado puede generar la oclusión del eje visual, llevando a una disminución del campo visual. El tratamiento es quirúrgico en la Dermatochalasis severa.
Esta patologìa se caracteriza por el alejamiento del margen del párpado del globo ocular (con más frecuencia, el párpado inferior). Genralmente se presenta en personas de edad avanzada por el envejecimiento de las estructuras, aunque también se puede deber a la retracción del párpado en causas tumorales o traumáticas. Se puede presentar con enrojecimiento del párpado, lagrimeo, ojo rojo. La corrección de esta afección es quirúrgica.
En esta condición el párpado (habitualmente inferior) se pliega hacia adentro generando el contacto de las pestañas y la piel con la superficie ocular. Esto genera síntomas oculares como ojo rojo, irritación constante, sensibilidad a la luz, lagrimeo y hasta úlceras corneales. En cuanto a las causas lo más frecuente es que aparezca por el envejecimiento de las estructuras, aunque también puede deberse a causas mecánicas siendo las enfermedades cicatrizales o tumorales de la conjuntiva las causales. El tratamiento es quirúrgico.
La blefaritis es una afección muy común que genera picazón, sensación de cuerpo extraño, enrojecimiento palpebral e inflamación. Se da por la inflamación y congestión de las Glándulas de Meibomio presentes en los bordes de los párpados. La causa de ésta puede ser bacteriana o ácaros de la piel. Algunas enfermedades o condiciones de base pueden tener una alta implicancia en la aparición de la Blefaritis, como ser la Rosácea Ocular, Dermatitis Seborreica, Dermatitis Atópica y Alergias.
Las Glándulas de Meibomio tienen una participación activa en la formación y mantenimiento de la lágrima, por lo que su alteración puede estar acompañada de ojo seco. El tratamiento es la higiene palpebral con shampoo neutro o aceite de árbol de té, compresas calientes y lágrimas lubricantes, en algunos casos de se puede evaluar el uso de antibióticos locales o por vía oral.
El orzuelo es una protuberancia roja y dolorosa cercana al párpado. Se desarrollan por la obstrucción de las glándulas del borde palpebral. Habitualmente el tratamiento se basa en calor local y masajes palpebrales, la gran mayoría resuelven en forma espontánea.
Es una protuberancia inflamatoria de lento crecimiento en los párpados, indolora que puede estar asociada a Blefaritis y Rosácea. En el caso del Chalazión, puede resolver en forma espontánea. A veces puede demorar en irse por lo que, según el caso, se puede optar por cirugía como tratamiento.
La órbita es la cavidad conformada por varios huesos de la cabeza que alberga el globo ocular y sus anexos como son los Músculos Extraoculares y la Grasa Orbitaria. El reborde orbitario le confiere protección al ojo. Existen diversas patologías que el contenido como la conformación de la órbita.
Es la fractura de alguno de los huesos que rodean al ojo, siendo la causa principal el traumatismo. Los síntomas pueden ser dolor, hematoma palpebral, visión borrosa, disminuida o doble. Cuando la fractura afecta solo la región ósea sin comprometer tejidos anexos la conducta es la observación. Cuando están comprometidos los músculos extraoculares por atrapamiento de los mismos, corresponde la cirugía para la liberación de estos. En las fracturas del techo o la pared superior de la órbita la conducta se debe tomar conjunto a neurocirugía. En los traumatismos puede estar involucrado el nervio óptico, de ser así puede tener implicancia directa en la visión.
Es importante tener en cuenta que los traumas oculares pueden alterar las estructuras internas más allá del momento del trauma. Por lo que el control anual es importante para descartar otras afecciones.
Las alteraciones de la tiroides pueden generar una enfermedad sistémica que se puede manifestar a nivel ocular generando lo que conocemos como Orbitopatía Tiroidea. Suele ser más frecuente en mujeres, y tiene implicancia directa en su agravamiento el consumo de Tabaco. Esta afección puede ser la primer manifestación de la enfermedad tiroidea. Al comienzo se manifiesta en un principio por retracción palpebral, sensación de arenilla, irritación, ojo rojo, molestias oculares y lagrimeo. Los estadios más avanzados de esta patología pueden presentar exoftalmos (ojos saltones), estrabismo (alteración del movimiento de los ojos), neuropatía óptica (disminución de la visión). El diagnóstico es clínico y se sustenta con exámenes complementarios (imagenes, campo visual, laboratorio) en conjunto con Endocrinología. El tratamiento va a depender de los síntomas y alteraciones que presente el paciente, puede variar desde el abordaje con medicación específica a uno quirúrgico. Es muy importante el cese del tabaquismo para mejorar el pronóstico de esta patología.
Cómo se describió en las distintas secciones muchos tratamientos en la Oftalmología requieren de abordaje mediante una Cirugía. Existen a 2 dos grandes formas de realizar una ANESTESIA. LOCAL Y GENERAL.
La amplia mayoría de los casos quirúrgicos en Oftalmología se realiza bajo Anestesia LOCAL.
Cuando por ejemplo se realiza una Cirugía de Catarata por microinsición la Anestesia LOCAL que se usa es la Anestesia TÓPICA. Se instilan gotas y un gel anestésico previo al procedimiento lo cual en general no causa dolor ni molestias al paciente.
Cuando se realiza una cirugía de Párpado la Anestesia LOCAL es la SUBCUTÁNEA y en muy poca cantidad.
Se reserva para casos especiales y determinadas patologías la Anestesia LOCAL llamada PARABULBAR, que consiste en la administración mediante una inyección del líquido anestésico en la cavidad orbitaria.
La Anestesia General se indica o se reserva para aquellos casos cuya complejidad hacen difícil el manejo del caso con el paciente despierto, ya sea por la severidad del cuadro o también, por la duración de la intervención. Los niños o adolescentes son en general pasibles de este tipo de anestesia debido a lo complicado de comprender la situación y prestar colaboración mientras dura el procedimeinto, además de evitar el trauma que genere un tratamiento quirúrgico a nivel ocular a tan temprana edad.
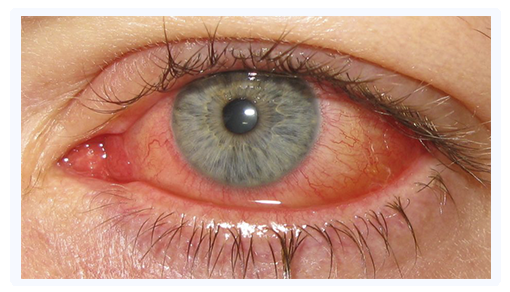
La consulta por GUARDIA es una de las más frecuentes en todos los centros oftalmológicos que tienen esta prestación. Es importante repasar cuales son las causas de asistencia más comunes y, en lo posible, despejar dudas y algunos mitos de las mismas, para de esta forma, saber cuando revisten gravedad y así tratar de concurrir lo antes posible y con la tranquilidad necesaria para manejar la ansiedad que cualquier problema ocular pueda generar. Las más importantes causas de consulta por urgencias son el OJO ROJO, la DISMINUCIÓN BRUSCA de la VISIÓN y los TRAUMATISMOS OCULARES.
El ojo rojo es quizás la causa más común de consulta de urgencia oftalmológica.
Es un signo clínico que indica el enrojecimiento en la porción anterior del ojo, detectable a simple vista. Además del ojo rojo, el paciente puede tener otros signos y síntomas como:
• Dolor, Secreciones, Inflamación, Visión borrosa, Sensación de cuerpo extraño o arenilla.
El OJO ROJO puede presentarse como síntoma principal, junto a los descriptos, en los siguentes casos:
La fatiga ocular relacionada con las pantallas electrónicas afecta a personas de todas las edades. Es posible que note que tiene enrojecimiento ocular y que sus ojos se secan y lagrimean, o que también sienta ardor ocular. La causa más común es la falta de lubricación de la superficie ocular al exponernos a pantallas o tareas de fijación por un tiempo excesivo.
Es la inflamación de la conjuntiva. Ésta cursa con ojo rojo, secreción que a menudo provoca que los ojos se peguen y sensación de cuerpo extraño o arenilla. Su comienzo suele ser brusco. Generalmente afecta a ambos ojos pero puede iniciarse en un ojo antes que el otro. La mayoría de las veces es de causa viral, aunque también hay bacterianas pero con menor frecuencia. Su duración es variable pero siempre es autolimitada. El tratamiento es sobre los síntomas y puede recetarse algún colirio específico según el caso.
Las causas más frecuentes que pueden provocar una conjuntivitis alérgica son el polen, polvo, ácaros o pelo de animal.
Los síntomas fundamentales son picazón (especialmente en la parte interna de los ojos), ojos rojos, lagrimeo, párpados eritematosos (de color rojizo) e inflamados. La mayoría de veces las molestias son bilaterales. La duración depende de la causa y nuestra sensibilidad a la misma y el tratamiento es sobre los síntomas pudiendo recetarse algún colirio o medicamento específico según el caso.
En cualquiera de estas entidades lo que se encuentra inflamado son uno o ambos párpados. Aunque molestos, no revisten gravedad y suelen ser cuadros autolimitados. Su tratamiento es sobre los síntomas (frío o calor local) y algún ungúento específico según el caso.
Consiste en un conjunto de síntomas y molestias debidos a una mala lubricación de la superficie del ojo, ya sea porque el ojo produce poca lágrima, o porque la lágrima es inestable y de mala calidad, con lo que se evapora rápidamente y acaba produciendo sequedad. La sensación de sequedad suele disminuir al cerrar los ojos por un lapso de tiempo. Es en sí mismo un cuadro a tratar por consultorios y con el tiempo necesario pues se trata de una entidad crónica. Su tratamiento depende de la causa que lo origine aunque de base se trata de lubricantes en lágrimas en forma de colirios.
Se produce la rotura de un pequeño vaso sanguíneo en la conjuntiva (membrana que recubre la porción blanca del ojo). Podemos tener solo una pequeña parte roja o bien afectar a toda la conjuntiva.
Entre las causas que lo provocan podemos encontrar: Cualquier cuadro que genere Tos, algún esfuerzo físico, vómitos, subas de presión arterial, aunque en muchas ocasiones no lleguemos a saber la causa que lo ha provocado. En general son benignas y solo se tratan si presentan algún síntoma acompañante. Se resuelven espontáneamente con el correr de los días. El médico tratante le aconsejará si debe realizar un chequeo general de ser conveniente.
Provoca sensación de roce u arenilla, ojo rojo y lagrimeo si el cuerpo extraño se encuentra situado en la córnea o bajo el párpado. En la guardia se ubicará al mismo al exámen con lámpara de hendidura y se procederá a retirarlo siempre instilando un colirio anestésico previamente. Dependiendo del tamaño y ubicación se puede indicar parche oclusivo y control posterior o bien el uso de algún colirio específico.
Se recomienda siempre usar protectores oculares para trabajos como albañil, carpintero, pintor, soldador, entre otros.
Las molestias que producen suelen ser debidas al uso durante muchas horas seguidas de las mismas.
En otras ocasiones las molestias pueden ser debidas a un cuerpo extraño en la lente o a una infección.
Recordar no superar las 8 horas diarias de uso, no dormir con las lentes puestas, ni tampoco bañarse, evitar ingresar a piletas de natación con las mismas; asi como tambien limpieza correcta de las lentes y del estuche contenedor con la solución adecuada para las mismas y no con agua de la canilla.
Consiste en una inflamación de la córnea. Los síntomas principales son dolor, lagrimeo y sensibilidad aumentada a la luz (Fotofobia) Después de unos días puede aparecer visión borrosa. Suele ser unilateral y la conjuntiva aparece también irritada o inyectada.
Las causas de la queratitis puede ser un cuerpo extraño, una úlcera o una infección. El tratamiento depende del origen y puede ir desde un parche oclusivo a colirios específicos según el caso.
Consiste en una inflamación en el interior del ojo, puede cursar con ojo rojo, DOLOR, lagrimeo, intolerancia a la luz y visión borrosa. Puede afectar un solo ojo o ambos (de manera simultánea o separados en el tiempo).
Es una entidad compleja que, de detectarse, requiere especial observación, diagnóstico y su respectivo tratamiento.
Además de presentar ojo rojo de forma unilateral, se acompaña de halos alrededor de las luces, náuseas, vómitos, DOLOR ocular intenso, y en algunos casos disminución de visión. Es un cuadro de gravedad y con riesgo de pérdida visual, al menos parcialmente.
Los pacientes que padecen este cuadro tienen una predisposición especial en su ojo por lo que después de tratado el evento se requiere de especial observación, diagnósitco y tratamiento.
Cuando este síntoma se presenta en breve período de tiempo, ya sea de un momento a otro o en el lapso de unas horas, amerita la concurrencia al servicio de guardia.
Diversas son las causas que pueden producirlo, las más habituales son:
• Desprendimiento de Retina
• Neuropatías Ópticas (Inflamación o Infartos del Nervio óptico)
• Trombosis Venosa de la Retina
• Oclusión Arterial de la Retina
• Hemovítreo (sangrado dentro del ojo)
• Sangrado de Lesión Macular previa
En cualquiera de los casos, el médico tratante hará los exámenes correspondientes e indicará los pasos a seguir.
Otras causas de ALTERACIÓN DE LA VISIÓN que numerosas veces validan la consulta por guardia son:
• Brusca aparición de MOSCAS VOLANTES
• Brusca aparción de DESTELLOS LUMINOSOS
Estos se deben habitualmente a patologías tratables y no de urgencia pero que justifican el exámen a la brevedad, como son el DESPRENDIMIENTO POSTERIOR de VÍTREO y el DESGARRO de RETINA.
Estos Traumatismos pueden ser CONTUSOS (golpe de puño) o CONTUSO CORTANTES (golpe y herida del globo ocular) o PENETRANTES (herida directa con elemento que dañe la integridad del ojo). En cualquiera de los casos debe hacerse la consulta en la guardia a la brevedad posible donde se harán los exámenes adecuados intentando determinar la gravedad de cada caso y llevar adelante el tratamiento correspondiente.

IOFA cuenta para urgencias oftalmológicas un Servicio de Guardia durante las 24 hs los 365 días del año.